Od pewnego czasu coraz więcej mówi się o druku 3D, ta innowacyjna technologia wykorzystywana jest w wielu dziedzinach. Na czym polega druk 3D?
Druk 3D prawidłowo nazywamy technikami wytwarzania przyrostowego. Ta nazwa dość dobrze obrazuje, czym jest ta technologia. Materiał nakładany jest od zera, warstwa po warstwie; w ten sposób można tworzyć nawet bardzo skomplikowane kształty, które z użyciem konwencjonalnych metod byłyby bardzo trudne do osiągnięcia. Druk 3D jest o tyle rewolucyjny, że zaczynamy od pustej komory. Możemy drukować w zasadzie dowolną geometrię, jaka nam przyjdzie do głowy, za każdym razem inną. Technik druku 3D jest dużo i są stosunkowo zróżnicowane, najbardziej znane i rozpowszechnione jest wytłaczanie materiału przez głowicę. Polega to na tym, że wyciskamy niteczkę materiału przez nagrzaną do odpowiedniej temperatury dyszę, i ona formuje kontur zewnętrzny naszego wydruku, później go zapełnia, a następnie drukowane są kolejne warstwy. Są też inne techniki, w których mamy materiał ciekły w postaci żywicy (utwardzany za pomocą światła lasera), czy też materiał w postaci proszku, który podlega spiekaniu lub stapianiu.
Kiedy pojawiły się koncepcje druku 3D?
Pierwsze koncepcje druku 3D pojawiły się pod koniec lat 70. XX w. na amerykańskich uczelniach. Za prekursora uważa się Charles'a Hulla, który złożył wniosek patentowy na swoją drukarkę w 1984 r. Po okresie obowiązywania ochrony patentowej, od drugiej dekady naszego wieku nastąpił rozkwit tej technologii. Dziś drukarki 3D są w wielu miejscach, w których nie spodziewalibyśmy się ich: w szkołach czy nawet w domach. Niektóre urządzenia można kupić za bardzo przystępną cenę, a ich obsługa nie jest skomplikowana. To jest rewolucja, która nadchodzi, a w zasadzie już trwa.
I ta rewolucja z drukiem 3D już wkroczyła w medycynę...
Pierwsze działania w tym kierunku pojawiły się pod koniec lat 90. XX w. Istniejące wówczas techniki druku 3D były wykorzystywane do wytwarzania modeli kostnych – fragmentów czaszki. Natomiast pierwsze ortezy i protezy z drukarki 3D powstały na początku drugiej dekady naszego wieku.
Trzeba pamiętać, że sam proces druku 3D to nie wszystko, bardzo istotna jest kwestia cyfrowego projektowania obiektów, które chcemy wytworzyć. Bez trójwymiarowego modelu cyfrowego druk 3D po prostu nie istnieje. Model wyrobu, np. część ciała człowieka czy proteza, musi zostać zaprojektowany w 3D. Dopiero pod koniec lat 90. komputery stały się na tyle zaawansowane, że mogliśmy rozważać wykonywanie skomplikowanych cyfrowych projektów. W rozwoju projektowania zindywidualizowanych wyrobów medycznych pomógł też rozwój technik obrazowania medycznego, takich jak tomografia komputerowa 3D oraz rezonans magnetyczny. Dzięki danym uzyskanym z tych badań możemy uzyskać prezentację trójwymiarową. Segmentacja obrazowania medycznego pozwala nam wyodrębnić np. tkankę kostną czy wybrane tkanki miękkie i na tej podstawie utworzyć model 3D.
Najczęściej stosuje się tę technologię do rekonstrukcji kostnych?
Tkanki kostne są dużo łatwiejsze do zamodelowania – segmentacja obrazowania medycznego i uzyskanie danych do projektowania 3D nie sprawiają problemów. Współpracując z Kliniką Otolaryngologii Szpitala Uniwersyteckiego w Poznaniu robiliśmy modele rekonstrukcji np. żuchwy już w 2015 r. Technologia 3D świetnie się sprawdza przy operacjach rekonstrukcyjnych czy wszczepianiu endoprotez. Najpierw trzeba stworzyć model reprezentujący bieżący stan pacjenta: oceniamy i modelujemy ubytek oraz otaczające go tkanki. Następnie, w zależności od potrzeb, tworzymy model reprezentujący pożądany stan pacjenta już po operacji. Takie modele drukujemy, używając wytłaczania polimerów czy utwardzania żywic promieniem lasera. Dodatkowo, także w zależności od konkretnego zabiegu i potrzeb, wykonujemy modele specjalnych, dopasowanych do danego przypadku narzędzi chirurgicznych, np. szablony do cięcia. Taki ubytek w żuchwie można zrekonstruować tkanką kostną np. z kości strzałkowej lub łopatki. Można przygotować szablony do cięcia – zarówno, jeśli trzeba coś usunąć, jak gdy trzeba coś zrekonstruować. Pełne przygotowanie śródoperacyjne z wykorzystaniem druku 3D oznacza, że lekarz jest wyposażony w dwa modele: jak pacjent aktualnie wygląda oraz jak powinien wyglądać po operacji. Ma także dodatkowe szablony, które w trakcie operacji wykorzysta jako przymiary, żeby je przyłożyć i zrealizować resekcję tkanek. Te modele drukujemy z polimerów, są one sterylizowane i zabierane na salę operacyjną. Ich użycie znacząco usprawnia i przyspiesza operację. Dzięki temu pacjent jest krócej pod narkozą, a z badań wynika, że krótszy jest też czas rekonwalescencji.
Ta technologia jest również pomocna w operacjach usuwania nowotworów, np. guzów języka. Przygotowujemy modele przedoperacyjne, na których lekarz przed operacją może ćwiczyć, sprawdzić, jak głęboko guz nowotworowy penetruje daną tkankę i jak duży margines cięcia będzie musiał zastosować.
W czasie operacji wycinania guza nowotworowego lekarz nie może sobie pozwolić na błąd. Jeśli przetnie guz, to komórki nowotworowe mogą się rozsiać i nastąpi nawrót choroby. Dlatego musi być dobrze przygotowany do takiego zabiegu. Modele przedoperacyjne wykonujemy z miękkich polimerów, np. silikonów, które są podatne na cięcie. Lekarz realizuje tzw. operację symulowaną przed właściwym zabiegiem – wycina z modelu reprezentację guza nowotworowego i ocenia, czy w trakcie operacji będzie mógł zastosować podobną technikę, czy jednak konieczne będą modyfikacje. Model, jeśli jest wykonany z twardszego materiału, może też po wysterylizowaniu zabrać na salę operacyjną.
A jakie są jeszcze inne zastosowania wizualizacji 3D?
W całym ciele człowieka możemy znaleźć miejsca, w których wizualizacja 3D przed operacją jest przydatna, np. przy usuwaniu guzów wątroby, nerki. Musimy w tym celu poddać segmentacji odpowiednie obrazowanie medyczne. Tkanki miękkie są trudne pod względem segmentacji, dlatego w takich przypadkach wymagana jest pomoc ze strony wykwalifikowanego radiologa. Inżynier z radiologiem wspólnie realizują pracę z obrazowaniem medycznym, co prowadzi do powstania modelu 3D.
W laboratorium dysponujemy zaawansowaną technologią PolyJet, która umożliwia wytwarzanie wielomateriałowe – nasza maszyna ma sześć głowic, dzięki temu może drukować z sześciu materiałów o różnych kolorach, twardościach i przezroczystościach. Jednym z ostatnich przykładów jest model wielonarządowy przedstawiający guz na wątrobie. Model składał się z wątroby z guzem, śledziony, żył oraz tętnic. Każda z tych tkanek była wydrukowana w innym kolorze, a wątroba była przezroczysta, żeby można było zobaczyć, jak głęboko guz wchodzi w zdrową tkankę. Ten model też oczywiście można było pociąć przed operacją, przygotować się odpowiednio do wycięcia guza.
Planowanie operacji przy pomocy modeli 3D jest więc szeroko stosowaną procedurą.
Cieszę się, że w szpitalach dostrzeżono potrzebę stosowania modeli 3D. W klinice Chirurgii Szczękowo-Twarzowej w Szpitalu Uniwersyteckim w Poznaniu lekarze, z którymi współpracujemy już na stałe, zakupili drukarkę 3D. Proste modele wykonują sami, z bardziej skomplikowanymi zwracają się do nas. Wydruk odbywa się w szpitalu, czyli zespół lekarski dostarcza obrazowanie medyczne, my przygotowujemy model, a oni u siebie drukują, sterylizują i zabierają na salę operacyjną.
Ten proces nazywa się „hospital bed printing”, czyli „druk przy łóżku pacjenta”. W Polsce jest kilka-kilkanaście szpitali, które takie praktyki już realizują, ale dokładnych statystyk brakuje, jest to wciąż jeszcze niesformalizowany proces.
Ponadto pojawia się coraz większa konieczność zatrudniania inżyniera w szpitalu. Na Zachodzie to już funkcjonuje, mówi się o inżynierach klinicznych, w Polsce jeszcze nie jest to często poruszany temat. Mam jednak nadzieję, że za jakiś czas laboratoria związane z drukiem 3D, wraz z odpowiednim personelem, będą funkcjonowały w szpitalach i na co dzień wspomagały pracę lekarzy. Tu istotny jest czas. Zdarzają się sytuacje, że lekarz dzwoni, przykładowo w czwartek i mówi, że we wtorek jest operacja. W czwartek otrzymujemy płytę z obrazowaniem medycznym np. tomografią komputerową czy rezonansem. Zatem mamy tylko dwa dni, żeby wyciągnąć dane z tej płyty, zrobić model, wydrukować, obrobić i dostarczyć go lekarzowi. Wszystko jest oczywiście do zrobienia, mamy sprawnych inżynierów w zespole, ale jest pewien logistyczny problem, gdy ten proces odbywa się poza szpitalem.
Dlatego jestem gorącym zwolennikiem tego, aby w szpitalach były zarówno drukarki 3D, jak i personel, który potrafi je obsługiwać oraz projektować modele, czyli inżynier kliniczny. Może w niedalekiej przyszłości to się zmieni: sprzęt medyczny i technologie stosowane w szpitalach, nie tylko związane z drukiem 3D, wchodzą na tak kosmiczny poziom, że inżynier pracujący u boku lekarza będzie potrzebny na stałe.
Pana zespół zajmuje się systemem automatycznego projektowania i druku 3D ortez i protez. To potrzebny sprzęt medyczny dla dzieci, które rodzą się np. z niedowładem lub są chore na SMA. Skąd pomysł, żeby tworzyć drukowane ortezy i protezy?
Zawsze chciałem być inżynierem, ale i robić coś bezpośrednio dla ludzi. Przeprowadzone przez nas rozeznanie wykazało, że sytuacja na rynku ortopedycznym, zwłaszcza jeśli chodzi o wyroby przeznaczone dla dzieci, jest problematyczna. Koszt zaawansowanej protezy mechatronicznej dla osoby dorosłej wynosi tyle co luksusowy samochód; za zwykłą mechaniczną trzeba zapłacić nieraz kilkadziesiąt tysięcy zł. W przypadku dziecka, które rośnie, i czasami co pół roku potrzebuje nowej protezy, jest to wydatek, którego rodzice najczęściej nie są w stanie ponieść. Trzeba pamiętać, że są to produkty indywidualnie dopasowane, nie można ich później sprzedać, bo nie powinny być wykorzystywane przez pacjentów o innej anatomii. Podobnie jest z ortezami korekcyjnymi np. w przypadku niedowładów wynikających z różnych schorzeń, takich jak porażenie splotu barkowego czy mózgowe porażenie dziecięce. Wyroby ortopedyczne są drogie, poza tym długo się na nie czeka, gdyż tradycyjnie są wykonywane manualnie przez technika. Czas oczekiwania może wynosić 6-8 tygodni, albo i dłużej.
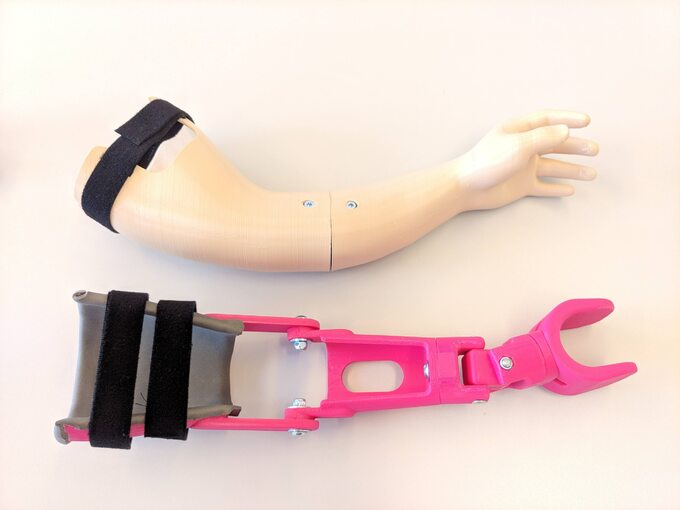
Ortezy czy protezy projektowane w sposób nowoczesny są spersonalizowane na podstawie skanu 3D. Druk 3D umożliwia kontrolę masy, orteza może ważyć zaledwie 100 g, dzięki czemu jest komfortowa w użyciu. Protezy również są dopasowane, indywidualnie dla danego pacjenta.
Niestety, nowoczesny proces także jest długotrwały – inżynier musi zaprojektować protezę czy ortezę, a to także może trwać i kosztuje. Zdecydowaliśmy się zatem wprowadzić automatyzację projektowania. Dane ze skanowania 3D są w sposób automatyczny składane i obrabiane, po czym zasilają specjalnie przygotowany model cyfrowy, który zmienia swój kształt po wgraniu skanu 3D konkretnego pacjenta. Wykorzystujemy do tego system AutoMedPrint, który rozwijaliśmy przez kilka lat w ramach projektu badawczego. System ten zdobył główną nagrodę w XXIV konkursie Polski Produkt Przyszłości (2022 r.), organizowanym przez PARP i NCBR w kategorii „Produkt Przyszłości instytucji szkolnictwa wyższego i nauki”.
Dzięki automatyzacji jesteśmy w stanie bardzo szybko wykonać model: w sytuacji idealnej pacjent schodzi ze stanowiska skanowania, a 15 minut później model jest gotowy i możemy uruchomić drukarki 3D. Pacjenci po 3-4 dniach odbierają spersonalizowaną ortezę.
Protezy również jesteśmy w stanie zaprojektować bardzo szybko. Oczywiście dość często zdarza się, że anatomia czy potrzeby pacjenta są nietypowe – wówczas konieczne są ręczne modyfikacje projektu. Wykonujemy też protezy dedykowane do aktywności fizycznej np. do jazdy na rowerze czy hulajnodze. Nasi pacjenci bardzo sobie chwalą te protezy, są lekkie, wygodne, w wybranym przez nich kolorze, co jest dużą zaletą w przypadku dzieci.

Wykorzystujemy materiał polimerowy PLA, który jest ekologiczny, organiczny, i co ważne – trwały. Nie zdarzyło się, żeby dzieci te protezy zniszczyły, prędzej z nich wyrosną. Nasze działania realizujemy w ramach badań i projektów badawczych prowadzonych na Politechnice Poznańskiej.
Koszt takiej protezy czy ortezy przewidujemy na ok. kilkaset złotych, ale w ramach badań prowadzonych z wybranymi pacjentami wyroby przekazujemy im bezpłatnie, w zamian uzyskując informacje o ich funkcjonowaniu, tak abyśmy mogli ciągle wprowadzać ulepszenia w systemie ich projektowania i wytwarzania.
Czy dla dorosłych też są przygotowywane takie produkty?
Najmniej problematyczne do wykonania są ortezy do złamań kończyn górnych, wykonujemy je bardzo szybko. Robiliśmy je zarówno dla dzieci, nastolatków, jak i dla osób dorosłych. W przypadku złamania ręki ciężki gips można było zamienić na lekką ażurową ortezę. Chcielibyśmy, żeby taka procedura była dostępna do codziennego użytku na SOR-ach czy w klinikach ortopedycznych, bo nie ma ku temu żadnych barier naukowych, wyłącznie organizacyjne i finansowe.
Dla osób dorosłych wykonujemy również protezy dedykowane do konkretnych aktywności, np. na rower, głównie dlatego, że posiadane przez nich protezy uniwersalne najczęściej nie spełniają wymogów do aktywności sportowej.
Rozwiązania jak z filmów science fiction stają się dziś rzeczywistością. Do czego w przyszłości może być jeszcze wykorzystana w medycynie?
Ciekawą kwestią jest biodruk 3D, czyli druk żywych komórek – nie zajmujemy się tym bezpośrednio, ale coraz więcej ośrodków, także w Polsce, podejmuje ten temat. Na razie ta technologia jeszcze raczkuje, nie ma możliwości wydrukowania np. kompletnych organów czy części ciała, ale z pewnością do tego zmierzamy. Myślę, że rozwój będzie trwał jeszcze co najmniej dekadę, może trochę dłużej, zanim osiągniemy namacalne efekty kliniczne. Organy będą wytwarzane z materiału biologicznego, zawierającego żywe komórki pochodzące od osoby, której chcemy coś wszczepić.
Być może w przyszłości w transplantologii zamiast czekać na dawcę jakiegoś organu, zaprojektujemy i wydrukujemy np. nerkę. Taki organ nie musiałby być w 100 proc. biologiczny, tylko hybrydowy, czyli z połączenia komórek żywych i materiału syntetycznego.
A może w przyszłości będziemy mogli sobie zamawiać brakujące organy, części ciała i wszczepiać, jak w filmach science fiction? Dzięki temu będziemy mogli łatwiej zwalczać różne choroby, na przykład nowotwory i wydłuży się nasze życie.
Rozmawiała: Anna Rogala

